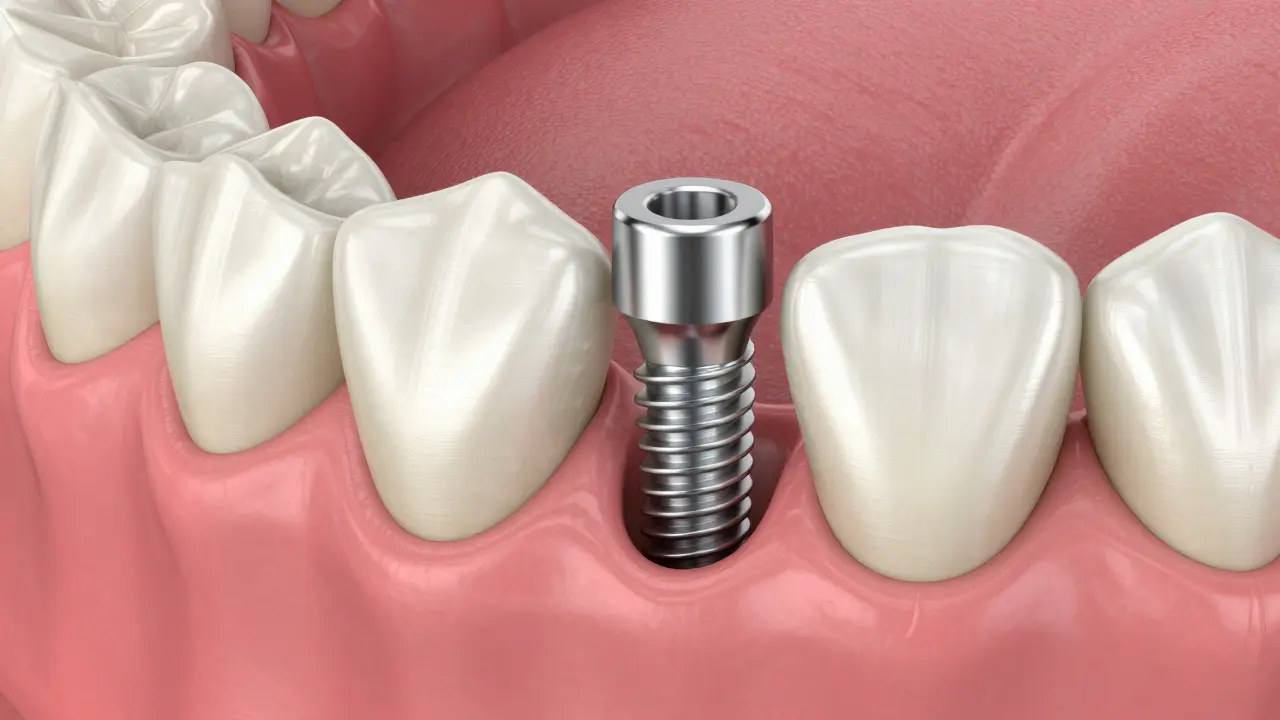
Interaktivní kontrola stavu po implantaci
Upozornění: Tento nástroj slouží pouze pro informační účely. Není náhradou za odbornou lékařskou diagnózu. Pokud máte pochybnosti o svém stavu, kontaktujte svého stomatologa ihned.
Prosím, zaškrtněte své symptomy v levém panelu pro zobrazení analýzy.
Mít znovu plný úsměv a možnost jíst tvrdý steak bez obav je skvělý pocit. Zubní implantáty jsou dnes považovány za zlatý standard v náhradě chybějících zubů, protože na rozdíl od mostů nemusíte obrusovat zdravé sousední zuby. Ale pojďme být upřízerní - žádný chirurgický zákrok není bez rizika. Možná vás děsí představa kovového šroubu v čelisti nebo jste slyšeli o případech, kdy implantát „odrazil“. Je důležité vědět, co je běžná reakce těla a kde už začínají skutečné problémy, které vyžadují zásah lékaře.
Rychlý přehled hlavních bodů
- Běžné krátkodobé reakce: Otok, mírná bolest a krvácení v prvních dnech.
- Hlavní rizika: Infekce v místě zákroku a selhání osseointegrace (spojení s kostí).
- Dlouhodobý problém: Peri-implantitis, což je zánět tkání kolem implantátu.
- Klíč k úspěchu: Přísná hygiena a pravidelné kontroly u stomatologa.
Co se děje v těle během hojení?
Abychom pochopili rizika, musíme vědět, jak implantát funguje. Základem je proces zvaný osseointegrace. Je to v podstatě biologické spojení mezi živou kostí čelisti a povrchem implantátu, který je nejčastěji vyroben z titanu nebo z oxidu zirkonia. Tělo tento materiál vnímá jako vlastní, a proto ho neodvrhne.
Během prvních týdnů po zasažení šroubku do kosti probíhá intenzivní regenerace. V této fázi jsou nejčastějšími vedlejšími účinky otoky tváře a citlivost v místě operace. Pokud se vám po zákroku trochu „rozfoukne“ líc nebo cítíte tlak, je to normální reakce na trauma tkání. Problém nastává ve chvíli, kdy bolest neustupuje, ale s časem narůstá, nebo se objeví hnis. To jsou varovné signály, že se v místě zákroku rozvinula infekce.
Krátkodobá rizika a komplikace ihned po zákroku
Většina pacientů projde procesem hladce, ale existují specifické komplikace, které se mohou objevit v prvních týdnech. Jedním z nich je poškození nervu. V dolní čelisti probíhá velmi blízko hlavního nervu, který zajišťuje citlivost rtů a brady. Pokud chirurg při plánování v rentgenu přehlédne polohu nervu nebo implantát umístí příliš hluboko, může dojít k dočasnému nebo vzácně trvalému znecitlivění oblasti. Je to nepříjemné, ale s precizním 3D plánováním se dnes děje minimálně.
Další riziko představuje nedostatečný objem kostní tkvě. Pokud je kost příliš tenká, implantát nemá dostatečnou oporu a může dojít k jeho stabilitě. V takovém případě se přistupuje k augmentaci kosti, což je v podstatě doplnění kostní hmoty. Pokud by se implantát zasadil do slabé kosti bez цієї úpravy, hrozí jeho brzké uvolnění a pád.
| Symptom | Běžná reakce (Normální) | Varovný signál (K lékaři!) |
|---|---|---|
| Otok | Mírný, vrcholí 3. den, postupně mizí | Nárůst otoku po 5 dnech, zarudnutí, horko |
| Bolest | Tupý tlak, reaguje na běžné analgetika | Ostrou, pulzující bolest, která neustupuje |
| Krvácení | Lehké prosakování v prvních 24 hodinách | Silné krvácení, které nejde zastavit tlakem |
| Chuť/Vůně | Mírná kovová pachuť v ústech | Nepříjemný hnisavý zápach z dásně |
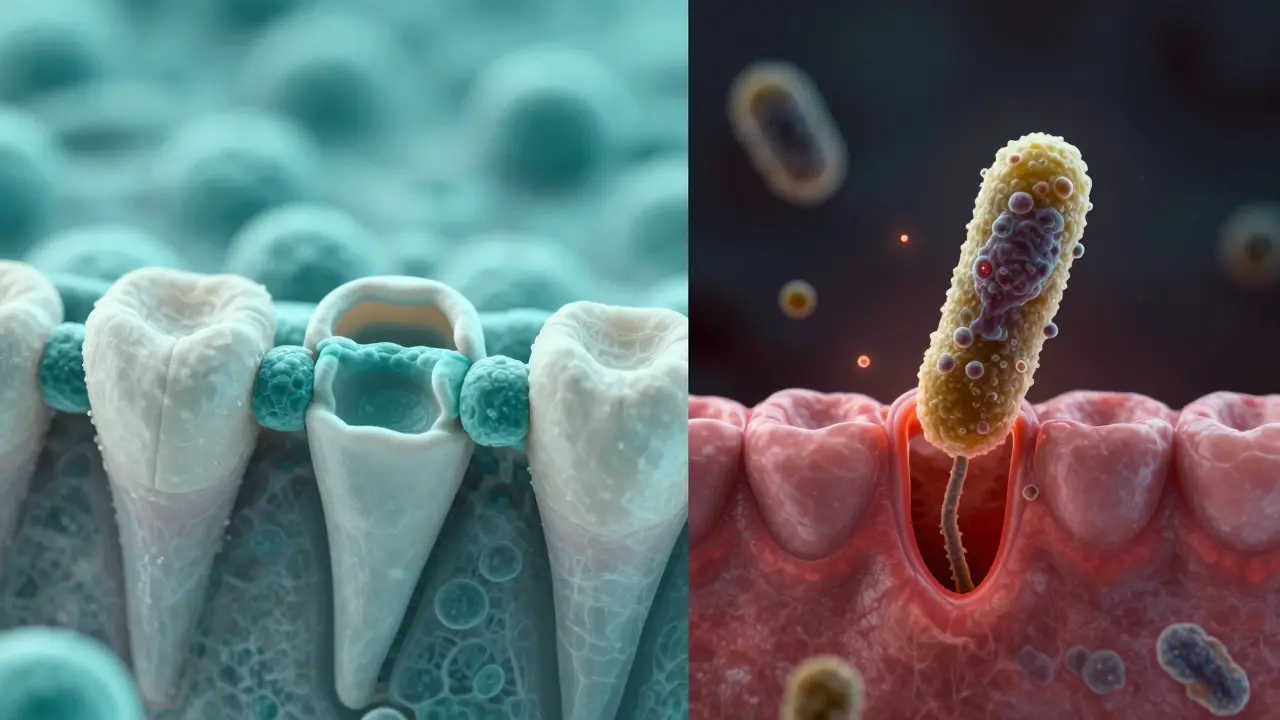
Dlouhodobé hrozby: Když implantát začne „stárnout“
Největším nepřítelem implantátu není čas, ale bakterie. Zatímco přirozený zub má periodontální vázivce, které fungují jako tlumiče nárazů a obranný mechanismus, implantát je s kostí spojen rigidně. To znamená, že pokud se v prostor mezi dásní a implantátem dostanou bakterie, mají snadnější cestu k samotné kosti.
Tady přichází na řadu peri-implantitis. Je to zánětlivé onemocnění, které v podstatě funguje jako parodontóza u přirozených zubů. Začíná to mírným zánětem dásní (peri-implantitida), kde dásně jen trochu srudnou a krvácí při čištění. Pokud to ignorujete, zánět pronikne hlouběji do kosti. Výsledkem je ztráta kostní opory a implantát začne klesat. V nejhorším případě se musí celý implantát vyjmout, protože se stane pohyblivým.
Kdo je nejvíce ohrožen? Lidé, kteří kouří. Nikotin zužuje cévy a zhoršuje prokrvení tkání v čelisti. To dramaticky zpomaluje hojení a zvyšuje riziko, že implantát v prvním roce prostě „neujme“. Kouřáci mají statisticky mnohem vyšší procento selhání implantace než nekuřáci.
Systémová rizika a kontraindikace
Ne každý je ideálním kandidátem pro implantaci. Existují stavy, kdy rizika převáží přínosy. Například cukrovka (diabetes mellitus). Pokud není hladina cukru v krvi stabilní, hojení probíhá velmi pomalu a riziko infekce stoupá. Je to sice řešitelné spoluprací stomatologa a diabetologa, ale vyžaduje to mnohem přísnější režim.
Dalším faktorem jsou léky na zředění krve (antikoagulancia). Zde hrozí nadměrné krvácení během operace. Také dlouhodobé užívání bisfosfonátů (léky na osteoporózu) může být problematické. Tyto léky v některých případech mohou vést k nekróze kosty čelisti po chirurgickém zákroku. Proto je kritické, abyste lékaři řekli úplně vše o lécích, které berete, i když vám připadají nesouvisející se zuby.

Jak minimalizovat rizika? Praktický návod
Většinu komplikací lze zabránit správnou prevencí. Implantát není „navždy bez údržby“. Naopak, vyžaduje stejnou, pokud nevíce pozornosti než vlastní zuby. Zapomeňte na obyčejný kartáček, pokud máte implantát v těžko dostupném místě. Budete potřebovat mezizubní kartáčky a pravděpodobně i ústní sprchu.
Klíčem je pravidelná kontrola každých šesti měsíců. Stomatolog nekontroluje jen to, zda koruna drží, ale měří hloubku probingu (prostoru kolem implantátu). Pokud zjistí, že se dásně stahují nebo začínají krvácět, může zánět zastavit včasným profesionálním čištěním. Čekat, až implantát začne vykazovat pohyblivost, je chyba - v té fázi už bývá často pozdě na záchranu.
Shrnutí: Stojí to za to?
Když se podíváme na statistiky, úspěšnost moderních implantací se pohybuje kolem 95-98 %. To znamená, že riziko selhání je relativně malé. Většina „horﻦích zkušeností“, které slyšíte, pramení buď z nedostatku hygieny, nebo z nešikovného plánování v době, kdy 3D rentgen nebyl standardem.
Strach z vedlejších účinků je přirozený, ale pokud máte dobrého lékaře, stabilní zdraví a disciplínu v čištění, jsou rizika minimální. Získaný pocit stability při jídle a sebevědomý úsměv většinou převáží nad krátkodobým nepohodlím z hojení.
Jak poznám l, že implantát „odrazil“?
Hlavním signálem je pocit pohyblivosti. Pokud cítíte, že se korunka nebo samotný šroub mírně hýbe při tlaku jazykem nebo kousání, je to varovné znamení. Dalšími příznaky jsou chronické krvácení z dásně v místě implantátu, nepříjemný zápach z okolní tkáně nebo opakující se bolest, která není spojena s úrazem.
Je titan alergizující materiál?
Alergie na titan jsou extrémně vzácné. Titan je biokompatibilní, což znamená, že s lidskými tkáněmi velmi dobře spolupracuje. Pro lidi s prokázanou citlivostí na kovy existuje alternativa v podobě zirkoniových implantátů, které jsou bílé a plně keramické, takže jsou z hlediska alergie zcela inertní.
Může kouření skutečně způsobit zničení implantátu?
Ano, kouření výrazně zvyšuje riziko selhání. Nikotin stahuje cévy, čímž snižuje přítok kyslíku a živin do dásní a kosti. To znemožňuje plnou osseointegraci (spojení s kostí) a dělá tkáně náchylnější k infekcím. V praxi vidíme, že u silných kuřáků je riziko rozvoje peri-implantitis mnohem vyšší.
Kolik dní trvá běžné hojení po operaci?
Akutní fáze hojení (otoky, bolest, krvácení) obvykle trvá 3 až 7 dní. Po tomto čase se tkáně uzavřou a povrchové rány se zahojí. Nicméně samotná osseointegrace, tedy proces, kdy se kost skutečně spojí s implantátem, trvá mnohem déle - obvykle od 3 do 6 měsíců, než je implantát připraven na nasazení definitivní korunky.
Je možné implantát opravit, pokud vznikne zánět?
Pokud je zánět v počátení fázi (peri-implantitida), lze jej zastavit profesionálním čištěním, antibiotiky nebo laserovou terapií. Pokud už ale došlo k rozsáhlé ztrátě kosti (peri-implantitis), je situace složitější. V některých případech lze provést revizi povrchu implantátu, ale často je jedinou cestou implantát vyjmout, nechat kost zregenerovat a zkusit postup znovu.